
Temat, który chcę dziś poruszyć jest bardzo trudny. Niestety otyłość to ogromny problem współczesnej medycyny – w ginekologii i położnictwie również stanowi duże wyzwanie.
Istnieje wiele opracowań i wytycznych odnośnie postępowania z kobietą otyłą w okresie przedkoncepcyjnym, w ciąży oraz w okresie poporodowym – w tym artykule postaram się Wam przekazać najważniejsze fakty. Fakty, które momentami mogą być przerażające.
Bo otyłość to niestety spory czynnik ryzyka dla prawidłowego rozwoju ciąży. Otyłość u kobiety jest wyzwaniem dla lekarza prowadzącego ciążę, dla lekarza ultrasonografisty, który wykonuje badania diagnostyczne w kierunku wad wrodzonych, w końcu jest sporym wyzwaniem dla położnych i lekarzy prowadzących poród.
Ideałem jest, aby kobieta otyła przed planowaną ciążą osiągnęła prawidłową masę ciała lub przynajmniej BMI poniżej 30.
Zdaję sobie sprawę, że łatwo mi mówić, a wiele kobiet mimo starań i motywacji ma ogromne problemy z redukcją masy ciała. Jednak może… może ten artykuł Was zmotywuje, że jednak warto zawalczyć o swoje i swojego jeszcze nienarodzonego dziecka zdrowie.
Oczywiście bardzo wiele kobiet otyłych zachodzi w ciążę i rodzi zdrowe dzieci. Nie zmienia to jednak ogólnych statystyk, że ciąża u kobiet otyłych jest ciążą wysokiego ryzyka, w takim dość ogólnym tego słowa znaczeniu – ogólnym, bo zwiększone jest ryzyko bardzo wielu powikłań. Jakich konkretnie o tym poniżej.
Definicja otyłości
Aby dalej pisać ten artykuł konieczne jest, aby napisać Wam definicję otyłości.
Za otyłe uważa się osoby z:
- BMI powyżej 30 kg/m2. (otyłość I stopnia),
- BMI powyżej 35 kg/m2 (otyłość II stopnia),
- BMI powyżej 40 kg/m2 (otyłość III stopnia – tzw. chorobliwa lub patologiczna).
Często się słyszy, że osób otyłych z roku na rok na świecie jest coraz więcej. Na szczęście w kontekście ciąży przynajmniej w Polsce problem ten nie wydaje się narastający i od około 20 lat (połowy lat 90.) z niewielkimi wahaniami kobiet otyłych w wieku rozrodczym jest podobny odsetek – około 10%.
Ponieważ odsetek dzieci i nastolatków otyłych znacznie wzrasta w naszym kraju od kilku lat uważa się, że w następującym dziesięcioleciu, gdy ta generacja wejdzie w wiek rozrodczy, problem będzie narastać.
Otyłość a zajście w ciążę – badania
Tu Was zaskoczę, bo otyłość do BMI 35 nie stanowi czynnika statystycznie zmniejszającego płodność, czyli szanse na naturalne poczęcie. Dopiero u kobiet z BMI powyżej 35 uważa się, że płodność jest obniżona.
Jednak warto pamiętać, że u kobiet otyłych częściej współistnieją takie choroby jak zespół policystycznych jajników, insulinooporność, cukrzyca czy niedoczynność tarczycy, które są istotnymi czynnikami rzadszych owulacji oraz nieregularnych cyklów miesięcznych.
Tolerancja glukozy
Według zaleceń Polskiego Towarzystwa Ginekologów i Położników każda kobieta otyła zgłaszająca się po poradę ginekologiczną przed zajściem w ciąże poza badaniami i zaleceniami, o których pisałam w Jak przygotować się do ciąży, powinna mieć bezwzględnie ocenioną:
- tolerancję glukozy (glukoza na czczo – prawidłowy wynik poniżej 99 mg/dl) oraz test obciążenia glukozą 75g OGTT (chyba, że glukoza na czczo w dwóch pomiarach wynosi powyżej 126 mg/dl – wtedy należy rozpoznać cukrzycę bez OGTT),
- zaleca się również wykonanie wskaźnika insulinooporności (wskaźnik HOMA).
Mimo, że jest to w wytycznych dla wszystkich kobiet, u kobiet otyłych szczególnie ważna jest ocena funkcji tarczycy. Podstawowym przesiewowym badaniem jest poziom TSH, który u kobiet w okresie rozrodczym powinien być poniżej 2,5 mIU/l. Niedoczynność tarczycy jest dużo częstsza u kobiet otyłych niż u kobiet z prawidłową masą ciała.
Ocena profilu lipidowego
Do rozważenia jest również ocena profilu lipidowego, czyli poziomu cholesterolu i trójglicerydów. U większości kobiet otyłych niestety profil lipidowy będzie zaburzony. Zatem dlaczego warto to badać? Ponieważ zależnie od poziomu lipidów i związanych z nimi ryzykiem chorób układu krążenia (zawał, udar) konieczne może być wdrożenie leczenia farmakologicznego statynami.
W takim wypadku zaleca się odroczenie ciąży na czas leczenia. Jednak u większości kobiet otyłych zaburzenia gospodarki lipidowej leczy się dietą oraz aktywnością fizyczną i nie odwleka się planowania ciąży.
Część autorów uważa, że u kobiet otyłych zwiększone jest zapotrzebowanie na kwas foliowy. Poza tym wady wrodzone cewy nerwowej (przepuklina rdzeniowa, bezczaszkowie) zdarzają się niestety znacznie częściej u kobiet otyłych niż u kobiet z prawidłową masą ciała. Część zaleceń mówi o podwójnej suplementacji kwasem foliowym, czyli zamiast 400 ug dawka 800 ug na dobę.
Otyłość a powikłania przebiegu ciąży
Otyłość jest czynnikiem ryzyka niemalże wszystkich powikłań ciążowych.
U kobiet otyłych jest większe ryzyko:
- poronienia,
- porodu przedwczesnego,
- nadciśnienia (zarówno przedciążowego jak i indukowanego ciążą),
- cukrzycy ciążowej,
- stanu przedrzucawkowego i rzucawki,
- przedwczesnego oddzielenia się łożyska,
- wad wrodzonych płodu (w szczególności wad cewy nerwowej i wad serca),
- hipotrofii płodu (czyli gorszego wzrastania),
- makrosomii płodu (czyli zbyt dużej masy płodu, utrudniającej poród).
(Tak dobrze czytacie! U kobiet otyłych mogą być zarówno za małe jak i za duże dzieci, nie ma na to reguły. Jednak uważa się, że u kobiet otyłych, u których występuje nadciśnienie tętnicze częściej dochodzi do hipotrofii płodu, a u kobiet z cukrzycą ciążową częściej dochodzi do makrosomii płodu.)
No i najgorsze z możliwych powikłań ciąży czyli:
- wewnątrzmaciczne obumarcie płodu.
Nie jest do końca jasne w jakim mechanizmie u kobiet otyłych częściej niż u kobiet z prawidłową masą ciała dochodzi do tego dramatycznego powikłania, ale za czynniki ku temu sprzyjające uważa się na pewno współwystępowanie takich chorób jak nadciśnienie tętnicze czy cukrzyca ciążowa, ale dodatkowo wymienia się następujące czynniki:
Trudności w ocenie ruchów płodu
Regularne ruchy płodu są jednym z najlepszych (najlepszym!) markerem dobrostanu dzieciątka w brzuchu. U kobiet otyłych ocena ruchów jest często utrudniona i zmniejszone ruchy mogą być zbyt późno zauważone przez mamę.
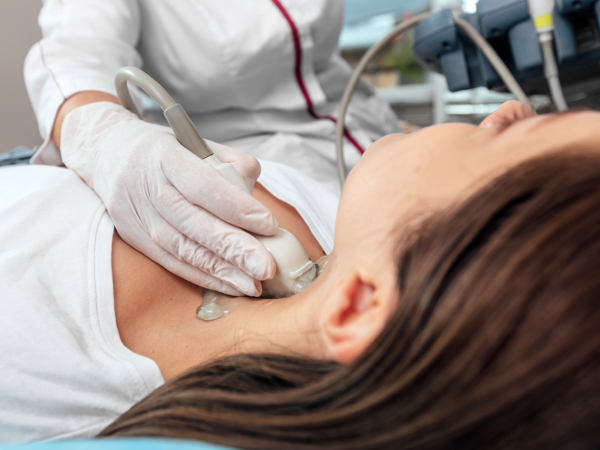
Trudności w dokładnym wykonaniu badań USG, KTG
Otyłość to jeden z głównych czynników utrudniających wykonanie dokładnego i szczegółowego USG w ciąży. Niestety obrazowanie jest często bardzo ograniczone i niemożliwa jest precyzyjna ocena anatomii dziecka. Również ocena wzrastania jest często utrudniona i współczynnik błędu przy ocenie masy ciała płodu jest znacznie większy niż u kobiet z prawidłową masą ciała.
Ze względu na ilość tkanki tłuszczowej również utrudnione jest prawidłowe wykonanie zapisu KTG. Zapis KTG to ocena zmienności czynności serca płodu względem czynności skurczowej macicy – mówi on nam o dobrostanie płodu, czyli o tym czy dzieciątku jest w brzuchu dobrze.
Zaburzenia oddychania podczas snu
U kobiet otyłych często dochodzi do epizodów bezdechu w trakcie snu, często są to zupełnie nieświadome wydarzenia, o których dopiero mówi partner. W trakcie takich epizodów dochodzi do chwilowego gorszego ukrwienia oraz niedotlenienia łożyska.
Otyłość a poród
Otyłość, nawet III stopnia nie jest sama w sobie wskazaniem do cesarskiego cięcia. Najlepszą droga porodu dla kobiet otyłych jest poród drogami i siłami natury, ponieważ porody zabiegowe czy operacyjne (cesarskie cięcie) u kobiet otyłych są operacją obarczoną większą ilością powikłań niż u kobiet o prawidłowej masie ciała.
Powikłania dotyczą samego przebiegu operacji (trudniejsze warunki dostępu do macicy), większych problemów z znieczuleniem pacjentki oraz częstsze są powikłania pooperacyjne, takie jak zakrzepica czy gorsze gojenie się rany.
Jednakże otyłość jest istotnym czynnikiem ryzyka porodu zabiegowego (próżnociąg, kleszcze) oraz operacyjnego ze względu na kilka czynników:
- Powszechnie uważa się, że kobieta otyła ma „szerokie biodra – w sam raz do rodzenia”. Nic bardziej mylnego. Jest dokładnie na odwrót. Kobieta otyła ma dokładnie taki sam układ kości miednicy, jak kobieta o prawidłowej masie ciała, z tym, że w kanale rodnym znajduje się więcej tkanki tłuszczowej, która może stanowić przeszkodę porodową. U kobiet otyłych częściej dochodzi do braku postępu porodu, zarówno w I jak i w II okresie porodu, co jest wskazaniem do cięcia cesarskiego.
- U kobiet otyłych zapis KTG w trakcie porodu jest utrudniony, zdarza się, że zamiast zapisu tętna płodu, zapisuje się tętno matki (które jest istotnie niższe) i dość szybko jest podejmowana decyzja o cięciu cesarskim z powodu nieprawidłowego zapisu KTG i zagrażającej zamartwicy wewnątrzmacicznej.
- U kobiet otyłych noworodki są częściej duże, powyżej 4500 g, co również przyczynia się do przedłużenia lub braku postępu porodu.
Różnice w prowadzeniu ciąży u kobiet otyłych
Ciężarna z otyłością w idealnych warunkach powinna być prowadzona przez lekarza doświadczonego w takich ciążach, a poród powinien odbyć się w ośrodku II lub III stopnia referencyjności.
Każda decyzja odnośnie badań powinna być podjęta indywidualnie do potrzeb pacjentki przez jej lekarza prowadzącego, ale zalecenia PTGiP mówią o:
- Wykonaniu testu obciążenia glukozą OGTT (75 g) już na pierwszej wizycie, aby szybko rozpoznać ewentualną cukrzycę ciążową i wprowadzić leczenie poprawiające rokowanie dla matki i płodu.
- Zastosowaniu heparyny drobnocząsteczkowej przez cały okres ciąży jako profilaktykę przeciwzakrzepową u każdej ciężarnej z BMI powyżej 35.
- Wykonaniu dodatkowych badań wzrastania płodu, w szczególności w późnym trzecim trymestrze, aby ocenić masę płodu okołoporodową i ustalić optymalną drogę porodu dla pacjentki.
- NAJWAŻNIEJSZE – zalecenia dietetyczne oraz aktywność fizyczna. (Napisze o nich poniżej.)
Cały ten artykuł jest dość przerażający. Jednak warto pamiętać, że zarówno przed ciążą, jak i JUŻ w ciąży najważniejszy dla kobiety i jej jeszcze nienarodzonego dziecka jest osiągnięcie obniżenia (lub przynajmniej utrzymanie dotychczasowej) masy ciała.
Kobieta z otyłością (powyżej BMI 30) nie powinna przytyć w ciąży. Zaleca się nawet obniżenie masy ciała. Najlepsze rokowanie u kobiet w ciąży uzyskujemy, jeżeli masa ciała spadnie w przeciągu okresu całej ciąży o około 7-8 kg.
Kobieta z otyłością w ciąży w idealnych warunkach powinna być pod opieką dietetyka i stosować zbilansowaną dietę do 2000 kcal.
Dodatkowo u kobiet, u których nie ma przeciwwskazania do aktywności fizycznej (krwawienia, plamienia, przedwczesne skurcze, niewydolność cieśniowo-szyjkowa) zaleca się umiarkowaną codzienną aktywność fizyczną poprzez chodzenie (minimum 10000 kroków dziennie) oraz aktywność aerobową, np. pływanie na basenie 3 razy tygodniu po minimum 15 minut.
Pozytywny apel
Kobiety! Powalczcie o prawidłową wagę – każdy kilogram, który wywalczycie w dół przyczynia się nie tylko do Waszego zdrowia, ale również do zdrowia Waszego dzieciątka. Lepszej motywacji do kontrolowania masy ciała chyba nie potrafię sobie wyobrazić.
Źródła:
- https://ptgin.pl/sites/scm/files/2021-09/10.2012%20-W%20TRAKCIE%20AKTUALIZACJI%20-%20Opieka%20po%C5%82o%C5%BCnicza%20nad%20ci%C4%99%C5%BCarn%C4%85%20oty%C5%82%C4%85.pdf
- https://www.acog.org/Patients/FAQs/Obesity-and-Pregnancy



Wszystko fajnie, tylko, że takie rzeczy można zrobić jak się ciążę planuje, a nie w momencie kiedy otyła kobieta dowiaduje się, że jest w ciąży… A nie sądzę, żeby kobieta, której zależy na zdrowiu dziecka odchudzała się w trakcie ciąży, żeby mieć prawidłowe BMI…
To prawda. Też jestem zdania, że otyłość powinno sie wyleczyc przed zajściem w ciąże zeby organizm przygotowac do tego stanu. Otyłosc jest postępującą choroba i jesli sie ją zaniedba, czasami ostatecznym ratunkiem bedzie balon zołądkowy albo nawet operacja bariatryczna, która wykonuja chociazby w szpitalu medicover