Rozwój dziecka jest tematem bardzo złożonym a tym samym trudnym do omówienia. Każdy rodzic chciałby, żeby jego dziecko było zdrowe, prawidłowo się rozwijało, pięknie mówiło i czytało, sprawnie biegało i miało dobre oceny. Kiedyś uważano, że te wszystkie cechy zależą od genów, dziś wiemy, że o rozwój dziecka można dbać, wspomagać go i ukierunkowywać, a jego śledzenie i ocena mogą pomóc we wczesnym „wyłapaniu” ewentualnych nieprawidłowości.
To, co warto powiedzieć na samym początku to to, że każde dziecko może rozwijać się we własnym tempie. Często słyszę od pacjentów, że „syn sąsiadki to już chodzi, a moja jeszcze nie raczkuje” albo „córka siostry w wieku mojego syna to już pięknie mówiła”.
Oczywiście, każdy by chciał, żeby jego dziecko było naj i robiło wszystko najszybciej i najlepiej, ale w tym wypadku szybciej nie zawsze znaczy lepiej. Zresztą, myślę, że mamy kilkorga dzieci same przyznają, że nawet wśród rodzeństwa zdarzają się duże różnice w tempie osiągania pewnych umiejętności.
Spis treści:
Rozwój ruchowy dziecka
Rozwój ruchowy dziecka jest tym, na czym większość rodziców skupia swoją uwagę. Nie ma w tym nic dziwnego, gdyż z punktu widzenia rodzica jest on najłatwiejszy do obserwacji. Począwszy od ułożenia ciała, poprzez trzymanie główki, obracanie się aż po raczkowanie i pierwszy krok zdecydowanie zwraca uwagę mamy i taty.
Ułożenie niemowlaka, szczególnie przez pierwszych 6 miesięcy, jest odruchowe. W pierwszym półroczu, a zwłaszcza w pierwszych 3 miesiącach życia u zdrowych dzieci mięśnie zginacze przeważają nad prostownikami. To dlatego noworodek leżący na pleckach będzie miał podkurczone nóżki i rączki. W drugim półroczu przewaga zginaczy stopniowo się zmniejsza co możemy obserwować jako stopniowe prostowanie się kończyn przy swobodnym leżeniu.
Jeśli chodzi o umiejętności ruchowe, zakres normy jest dość szeroki. Zazwyczaj niemowlę w 2.-3. m.ż. leżąc na brzuszku zaczyna unosić głowę. Im dziecko starsze tym jego rączki będą się bardziej wysuwać do przodu (począwszy od podporu na całych przedramionach „przyklejonych” do tułowia, aż do podporu na samych dłoniach) a głowa i tułów unosić się coraz wyżej (po skończeniu 4. m.ż. cała klatka piersiowa powinna być uniesiona).
Mając około pół roku Twój maluch powinien nauczyć się obrotów (różne źródła podają różny przedział wiekowy oraz kolejność ich wystąpienia). Wraz z coraz wyższą pozycją w leżeniu na brzuchu, dzieci zaczynają obracać się wokół własnej osi, pełzać i sprężynować po to by odepchnąć się do tyłu i raczkować a wreszcie zacząć czworakować.
Raczkowanie (ruch do tyłu) jest wstępem do czworakowania, charakteryzującego się naprzemiennym ruchem rączek i nóżek wskutek którego dziecko przemieszcza się do przodu. Co ważne, następujące 3 umiejętności: samodzielne siadanie, czworakowanie oraz stawanie na nóżki najczęściej pojawiają się w krótkim odstępie czasu (ok. 3 tygodni). Jeśli zatem Twój malec sam usiadł, spodziewaj się, że za 3 tygodnie może zacząć uciekać Ci na czworakach! Ma to miejsce zazwyczaj pomiędzy 8. a 11. m.ż.
Pamiętaj, że im sprawniej dziecko czworakuje, tym później może zacząć chodzić. Są też dzieci, które pomijają etap czworakowania przechodząc od razu do chodzenia – ważne, żeby tego nie promować (prowadzając za rączki lub używając chodzików) i zachęcać dziecko do chodzenia na czworaka, gdyż rozwija ono koordynację ruchową i zapobiega przedwczesnemu obciążaniu stawów i kręgosłupa. Twoje dziecko powinno postawić pierwszy samodzielny krok przed ukończeniem 1,5 roku.
Co to są odruchy noworodkowe?
Odruchy noworodkowe to pewne automatyczne ruchy obecne u zdrowych niemowląt w kilku pierwszych miesiącach życia. Niektóre z nich mogą budzić niepokój, ale ich obecność świadczy o prawidłowym rozwoju neurologicznym. Jeśli utrzymują się za długo, mogą wskazywać na nieprawidłowości.
Do najważniejszych należą:
- odruch Moro – gwałtowne rozłożenie rączek na boki w reakcji na przestraszenie się (zwykle zanika około 4.-5. m.ż.),
- odruch chwytny – po wsunięciu palca w dłoń niemowlęcia, silne jego chwycenie (zanika po 3. m.ż.),
- asymetryczny toniczny odruch szyjny (ATOS) – w leżeniu na pleckach zgięcie jednej rączki i nóżki (po tej samej stronie) oraz wyprostowanie drugiej rączki – tej, na którą dziecko patrzy po obróceniu główki (zanika około 5.-6. m.ż.),
- odruch stąpania – przy podtrzymywaniu pod paszki w ten sposób, żeby nóżki lekko dotykały podłoża, dziecko przebiera nóżkami tak, jakby chciało iść (zanika ok. 2. m.ż.),
- odruch szukania – przy delikatnym pogłaskaniu policzka, dzidziuś obróci się w jego stronę i otworzy buzię w poszukiwaniu jedzenia (zanika ok. 6. m.ż.),
- odruch Galanta – przy ucisku i podrażnieniu okolicy przykręgosłupowej dziecko wygnie się w tę stronę (zanika około 4. m.ż.),
- odruch Babkina – przy obustronnym uciśnięciu dłoni maleństwo otworzy buźkę, zamknie oczy i wyprostuje główkę (zanika ok. 3.-4. m.ż.),
- odruch Babińskiego – przy pogłaskaniu powierzchni podeszwowej stopy od piętki ku palcom, maluch wyprostuje paluch i podkurczy pozostałe palce (może występować do 3 r.ż.).
Zaburzenia napięcia mięśniowego
Prawidłowe napięcie mięśniowe jest warunkiem fizjologicznego rozwoju ruchowego. Zarówno wzmożone jak i obniżone napięcie może być przeszkodą w wypracowywaniu tzw. mechanizmów antygrawitacyjnych. Prawidłowa ocena napięcia mięśniowego wymaga doświadczenia – Twój pediatra będzie je oceniał na wszystkich wizytach profilaktycznych i szczepiennych, a w razie potrzeby skieruje dziecko do neurologa dziecięcego lub fizjoterapeuty.
Warto wiedzieć, że rozkład napięcia zmienia się w pierwszych miesiącach życia. W okresie noworodkowym (pierwszym miesiącu życia) typowe jest zmniejszone napięcie w osi głowa–tułów (osiowe), z kompensacyjnym zwiększeniem napięcia rączek i nóżek (obwodowego). Niemowlę może mieć trudności z zachowaniem stabilnej pozycji na podłożu leżąc na plecach i brzuchu.
Z czasem dziecko uzyskuje zdolność do kontroli głowy, tj. wykonywania niezależnych od tułowia ruchów głową przeciw grawitacji, oraz obserwuje się zmniejszenie napięcia w kończynach z możliwością ich dobrowolnych ruchów.
Co powinno wzbudzić Twój niepokój?
- około 3.–4. tygodnia życia dziecko nie jest w stanie utrzymać głowy w linii środkowej leżąc na pleckach (nosek i pępek nie są w jednej linii),
- w okresie od 2. do 10. tygodnia życia dziecko nie utrzymuje nóżek zgiętych w stawach biodrowych,
- około 9. tygodnia życia dziecko nie potrafi przenieść głowy z jednej strony na drugą w leżeniu zarówno na pleckach jak i brzuszku.
Asymetria ułożeniowa
U części dzieci rodzice mogą zaobserwować asymetryczne układnie się noworodka/niemowlęcia (skracanie jednego boku). Warto wiedzieć, że praktycznie każdy maluch przychodzi na świat z niewielką asymetrią ułożeniową a wynika to z jego ułożenia w kanale rodnym. Czasem jednak może ona wynikać z zaburzeń napięcia mięśniowego. W większości przypadków poprzez odpowiednią pielęgnację można ją zniwelować – asymetria powinna ustąpić do około 3 m.ż.
Co robić w przypadku asymetrii?
- Stymuluj dziecko z obu stron (częstym błędem jest ćwiczenie tylko „tej drugiej” strony) w trakcie zabawy.
- Układaj dziecko naprzemiennie w łóżeczku – tak aby różne bodźce (np. podchodzące do niego osoby) pojawiały się raz z prawej, raz z lewej strony.
- Udaj się do fizjoterapeuty.
Jak wspomagać rozwój ruchowy dziecka?
- Układaj je często na brzuszku*.
- Staraj się unikać leżaczków – zaburzają one współpracę mięśni szyi, tułowia, bioder i nóg oraz naturalne przemieszczanie ciężaru ciała dziecka.
- Nie zastępuj gondoli nosidełkiem (fotelikiem samochodowym) – to wygodna forma spaceru zwłaszcza, jeśli podróżujecie samochodem jednak pozycja jaką dziecko przybiera w foteliku nie jest optymalna na dłuższą metę (jak w leżaczku).
- Do 4. m.ż. unikaj spodenek z uciskową gumką, kokardkami bądź pomponikami na pleckach – wyglądają ślicznie, ale poprzez ucisk mogą wywoływać odruch Galanta i powodować asymetryczne ułożenie,
- Nie sadzaj dziecka na siłę, nie prowadzaj go za uniesione do góry rączki.
- Nie pozwalaj mu siadać wyłącznie „w literę W”.
*Dlaczego leżenie na brzuchu jest takie ważne?
Po pierwsze – duża część rozwoju psychoruchowego odbywa się na brzuchu – to w tej pozycji dzieci wykształcają mechanizmy antygrawitacyjne, z niej najczęściej siadają, zaczynają pełzać i czworakować a potem podciągają się przy mebelkach do stania. Udowodniono też, że dzieci, które częściej leżały na brzuchu w okresie niemowlęcym łatwiej skupiają się w ławce szkolnej! (zauważ, że pozycja tułowia i rączek 4-5-miesięcznego niemowlaka leżącego na brzuchu, który unosi już głowę i tułów jest niemalże taka sama jak ta którą dziecko przyjmuje przy biurku, żeby coś napisać 🙂 ).
Po drugie – leżenie na brzuchu sprzyja opróżnianiu przewodu pokarmowego z gazów i wspomaga perystaltykę. Dlatego ja zawsze polecam układanie maluszka na brzuchu na chwilę przed każdym karmieniem. W ten sposób nie tylko wspomagamy jego rozwój, ale też zmniejszamy ryzyko ulewań czy kolek.
Co zrobić kiedy maluch nie chce leżeć na brzuchu?
Przede wszystkim uzbrój się w cierpliwość. Pamiętaj, że dla Twojego Maleństwa jest to wysiłek niczym robienie pompek dla Ciebie. Może są wśród Was mamy, które bez problemu zrobiłyby ich 50 naraz, ja wolałabym rozłożyć to zadanie na 10 serii po 5 (albo 50 po 1 😉 ). Zatem staraj się stopniowo wydłużać czas, jaki Twoje dziecko spędza na brzuchu, do niczego go nie zmuszając.
Dodatkowo pamiętaj, że gdy bobas leży na plecach widzi cały świat, a położony na brzuchu, najczęściej fragment kocyka. Dlatego dobrym sposobem jest położenie Maleństwa na przewijaku (lub stole) głową w stronę brzegu kiedy Ty siedzisz naprzeciwko z głową na jego wysokości. W ten sposób ćwiczycie 2 rzeczy naraz – leżenie na brzuchu i nawiązywanie kontaktu wzrokowego!
Co istotne – dziecko w pozycji na brzuchu powinno leżeć na dość twardym podłożu (nigdy na kołderkach i poduszkach!) – zapobiegnie to zapadnięciu w puch i uniemożliwieniu oddychania. NIGDY też nie zostawiaj niemowlęcia samego w tej pozycji!
Kiedy do lekarza?
Do pediatry zgłoś się jeśli Twoje dziecko:
- nie osiąga „kamieni milowych” w przewidywanym czasie (patrz niżej),
- często silnie odgina się do tyłu,
- wydaję się sztywne lub bardzo wiotkie,
- śpi z mocno zaciśniętymi piąstkami,
- przyjmuje wyraźnie asymetryczną pozycję ciała lub zauważysz u niego asymetrię mięśni kończyn,
- traci wyuczone wcześniej umiejętności,
- zaniepokoi Cię coś w jego rozwoju.
Lekarz wówczas dokładnie zbada dziecko i zadecyduje o ewentualnym skierowaniu do odpowiedniego specjalisty (neurologa, ortopedy, fizjoterapeuty).
Kiedy do fizjoterapeuty?
- zawsze kiedy skieruje Cię do niego pediatra,
- jeśli Twój maluch ma obciążony wywiad okołoporodowy,
- jeśli zaniepokoi Cię coś w rozwoju ruchowym Twojego dziecka (np. długie trzymanie główki w górze w leżeniu na brzuchu u noworodka, stałe zaciskanie piąstek, przekręcanie poprzez wygięcie do tyłu).
Co prawda nie jest to poparte żadnymi wytycznymi, ale moim zdaniem dobrym pomysłem jest, aby każdy rodzic z dzieckiem poszedł na konsultację do fizjoterapeuty. Ja sama pomimo stałego dokształcania i udziału w różnorodnych kursach czasem nie jestem w stanie odpowiedzieć na wszystkie wątpliwości rodziców ani udzielić instruktarzu w 100% dopasowanego do danego pacjenta.
Fizjoterapeuci mają w tym zakresie dużo większą wiedzę praktyczną i doświadczenie, dzięki czemu łatwiej im wyłapać subtelne nieprawidłowości lub zwyczajnie uspokoić rodziców i udzielić instruktarzu pielęgnacyjnego. Czasem wystarczą zaledwie 1-2 wizyty. Najlepiej gdyby taka konsultacja miała miejsce do 3.-4. miesiąca życia – wówczas nawet przy stwierdzeniu odchyleń od normy może wystarczyć zmiana pielęgnacji. Diagnozując nieprawidłowości wcześniej można też uniknąć ewentualnej późniejszej długotrwałej terapii. Niestety, dostępność fizjoterapeutów dziecięcych w ramach NFZ jest bardzo ograniczona, co często zmusza rodziców do korzystania z usług prywatnych.
Rozwój wzroku
Niemowlę widzi od urodzenia, choć pierwotnie nieostro. Początkowo noworodek zauważa głównie źródło światła, potem będzie zwracał uwagę na wyraźne kontrasty. Dodatkowo noworodki widzą dwuwymiarowo i dość niewyraźnie – najlepiej postrzegają to, co znajduje się na obrzeżach ich pola widzenia.
Około 6. tygodnia życia niemowlę zauważa przedmioty ustawione na wprost jego oczu by pod koniec 2. miesiąca życia zacząć za nimi wodzić wzrokiem. W tym samym okresie dzidziuś zaczyna rozpoznawać rodziców i okazywać radość na ich widok. W 3. miesiącu życia zdrowe dziecko zaczyna wyraźnie wybierać na co chce patrzeć, najchętniej proste czarno-białe figury, poruszające się przedmioty oraz twarze osób, z którymi przebywa. W tym samym czasie ma miejsce bardzo ważny etap w rozwoju – oglądanie własnych rączek (zwłaszcza w ruchu).
U zdrowych niemowląt do końca 3. m.ż. okresowo może się pojawiać zezowanie raz jednym, raz drugim okiem, zwłaszcza podczas próby skupiania wzroku. Nie mniej każde zezujące dziecko powinno być cenione przez pediatrę i czasem okulistę.
Między 3. a 6. miesiącem życia niemowlę zaczyna wyciągać rączki do przedmiotów i próbuje je chwytać – to również etap rozwoju widzenia przestrzennego. Co ciekawe, zdrowe niemowlęta uczą się sięgać po przedmioty zakrzywionym ruchem rączki (po łuku) a nie wyciąganiem jej na wprost.
Około 6. m.ż. dziecko zaczyna odróżniać osoby bliskie od obcych, by w 7-9. m.ż. zacząć okazywać nieufność w stosunku do tych drugich. W 7-10 m.ż. niemowlak będzie potrzebował coraz to nowych kolorowych przedmiotów w związku z szybkim przenoszeniem uwagi, będzie też dostrzegał zabawki i przedmioty oddalone o kilka metrów. W tym czasie zacznie też dostrzegać malutkie przedmioty (np. okruszki). Około 11.-12. miesiąca życia 80% dzieci widzi już jak osoby dorosłe.
Jak wspomagać rozwój wzroku u dziecka?
Przede wszystkim jak najczęściej nawiązuj kontakt wzrokowy z maluszkiem – detekcja oczu jest jedną z pierwszych umiejętności dziecka! Prawidłowe nawiązywanie kontaktu wzrokowego jest też ważnym punktem rozwoju dziecka.
Kupuj zabawki dostosowane do etapu rozwoju wzroku dziecka – w pierwszych miesiącach najlepiej się sprawdzą te czarno białe – w duże wzory. Możesz też wydrukować czarno-białe kartki (w paski, kółka, szachownicę) i pokazywać je dziecku. Z ruchomą karuzelą na łóżeczko wstrzymaj się do 3. miesiąca życia. Ukończenie pół roku to dobry moment na zakup (lub wykonanie) kolorowych zabawek wymagających prostych manipulacji – będą one rozwijały koordynację oko-ręka.
W pierwszym półroczu życia (czyli okresie najintensywniejszego rozwoju dziecka) pamiętaj aby pokazywać lub wieszać zabawki raczej z boku niż na wprost malutkich oczek.
Kiedy do lekarza?
- w 3 m.ż. nie nawiązuje z Tobą kontaktu wzrokowego i nie reaguje na Twój widok uśmiechem i machaniem rączkami,
- stale zezuje, lub okresowy zez utrzymuje się powyżej 3. m.ż.,
- ma niesymetryczne gałki oczne lub nierówne źrenice,
- ma żółty lub żółtobiały odblask źrenicy,
- sięga i chwyta przedmioty na wprost (nie po łuku) lub zbliża je tylko do jednego oka.
Rozwój słuchu
Słuch jest rozwinięty już w momencie narodzin (ba! nawet w okresie płodowym maluch mógł usłyszeć bicie Twojego serca albo Twój głos) a donoszony noworodek żywo reaguje na głośne dźwięki. Skąd wiadomo, że niemowlę słyszy?
W odpowiedzi na głośny bodziec dźwiękowy można zaobserwować:
- zamknięcie lub zaciśniecie powiek,
- odruch Moro,
- przerwanie ssania,
- odwracanie oczu i głowy w kierunku źródła dźwięku,
- pogłębienie oddechu lub wybudzenie z płytkiego snu.
Od 4.-6. m.ż. dziecko reaguje na głos rodziców a pomiędzy 7. a 10. m.ż. Powinno odpowiadać na dźwięki (nawet ciche) odwracając głowę lub wzrok w ich kierunku. Po 10. m.ż. dziecko powinno już reagować na ciche wołanie po imieniu z odległości 1,5-3 metrów.
W Polsce wszystkie nowonarodzone dzieci są objęte przesiewowym badaniem słuchu – po takim badaniu na pierwszej stronie książeczki wklejana jest naklejka – niebieska oznacza wynik prawidłowy, żółta – wynik nieprawidłowy lub inne wskazania do weryfikacji badania w poradni audiologicznej (skierowanie do takiej poradni powinien wystawić lekarz z oddział noworodkowego).
Jak wspomagać rozwój?
Przede wszystkim unikając czynników uszkadzających słuch (hałas!, szumiące zabawki, niektóre leki, infekcje ośrodkowego układu nerwowego) oraz pamiętając o wizytach profilaktycznych (w ich trakcie pediatra powinien między innymi ocenić słuch dziecka). Słuch jest kluczowy dla rozwoju mowy, więc warto o niego dbać.
Kiedy do lekarza?
- Jeśli u Ciebie lub wśród Twoich najbliższych krewnych występuje niedosłuch lub głuchota.
- Jeśli w ciąży chorowałaś na kiłę, różyczkę, cytomegalię lub toksoplazmozę, zażywałaś leki potencjalnie uszkadzające słuch płodu albo piłaś alkohol.
- Jeśli Twoje dziecko ma nieprawidłowy wynik badania przesiewowego słuchu.
- Zawsze jeśli masz wrażenie, że Twoje dziecko nie słyszy i nie reaguje na bodźce dźwiękowe.
Rozwój mowy
Większość dzieci wydaje pierwsze dźwięki (płacz) zaraz po urodzeniu jednak posługiwania się aparatem mowy niemowlę uczy się przez pierwsze miesiące życia. Prawidłowy słuch i stymulacja (mówienie do dziecka – maluch uczy się mówić przez naśladowanie) są warunkami prawidłowego rozwoju mowy.
Etapy rozwoju mowy
W pierwszym roku życia dziecko komunikuje się przede wszystkim przez krzyk i płacz. W okresie tym pojawiają się kolejno:
- 3. m.ż. gruchanie (głużenie) – „gli”, „tli”, „gla”, „kli”, „eby”;
- 6.-12. m.ż. gaworzenie – wymawianie zespołów sylab bez znaczenia „ga-ga-ga”, „la-la-la”, „ma-ma-ma”;
- 9. m.ż. – powtarzanie usłyszanych dźwięków;
- pod koniec 1. r.ż. – powtarzanie pierwszych słów ze zrozumieniem – „mama”, „tata”, „baba”.
W 2. roku życia dzieci mają opanowane samogłoski i większość spółgłosek. Zaczynają wypowiadać pojedyncze wyrazy i pseudozdania. W tym okresie dziecko może wymawiać tylko początek lub końcówkę wyrazu. np. „da” znaczy „daj”, „ampa” znaczy „lampa”. Na koniec 2 r.ż. dzieci znają przynajmniej kilkadziesiąt (ok. 60) słów a połowa (50%) obcych osób rozumie ich mowę.
W trzecim roku życia dziecko zaczyna używać pozostałych głosek a zasób słownictwa może sięgać 800-1500 wyrazów. W mowie dominują zdania, brzmienie wielu znaków może nie być jeszcze prawidłowe (np. „liba” zamiast „ryba”, „sibko” zamiast „szybko”. Mowę trzylatków rozumie 75% obcych osób a zrozumiała przez wszystkich powinna być po ukończeniu 5 rż.
Jak wspomagać rozwój mowy dziecka?
Przede wszystkim dużo do niego mówić, opowiadać i czytać dużo książek. W rozmowie z dzieckiem starać się nie zdrabniać i nie przeinaczać słów. Wspomaga to nie tylko poszerzanie słownictwa, ale też uczy prawidłowych zasad gramatyki. Dodatkowo dbać o prawidłowy rozwój aparatu mowy (ograniczyć używanie smoczków). Również prawidłowe rozszerzanie diety ma wpływ na rozwój aparatu mowy.
Kiedy zgłosić się do lekarza?
Zgłoś się do lekarza, jeśli Twoje dziecko
- nie próbuje się komunikować z otoczeniem do ukończenia 1. roku życia (gaworzeniem, ruchami rączek, gestami),
- po ukończeniu 9 m.ż.nie reaguje na zmiany wyrazu twarzy matki, uśmiech lub głos,
- nie mówi żadnego słowa w 16. m.ż.
Kiedy zgłosić się do logopedy?
Zgłoś się do logopedy jeśli Twoje dziecko:
- ma problemy ze słuchem
- nie wymawia głosek, które powinno wymawiać zgodnie z etapami rozwoju mowy lub nie potrafi ich prawidłowo wypowiedzieć i porównać (np. sz-s, r-l-j, p-b, s-c, k-t)
- zniekształca wyrazy, mówi niezrozumiale dla otoczenia
- ma trudności z mową płynną, tempo mowy jest za szybkie lub za wolne
- mowa jest monotonna, bez melodii
- nieprawidłowo stosuje formy gramatyczne lub ma braki w słownictwie
- wypowiada się krótkimi, nierozbudowanymi zdaniami, w telegraficznym stylu
- jego wypowiedzi są nielogiczne, nieadekwatne
- nie rozumie poleceń
- bywa, że nie mówi w ogóle lub rozmawia tylko z wybranymi osobami
- ma niesprawne narządy mowy lub nieprawidłowy zgryz, co utrudnia poprawną wymowę.
Więcej informacji dotyczących rozwoju mowy, jego wspomagania i ewentualnych interwencji znajdziesz w artykule Dwulatek mówi, gdzie znajdziesz kwestionariusz służący do oceny rozwoju mowy dzieci w wieku 20-30 miesięcy.
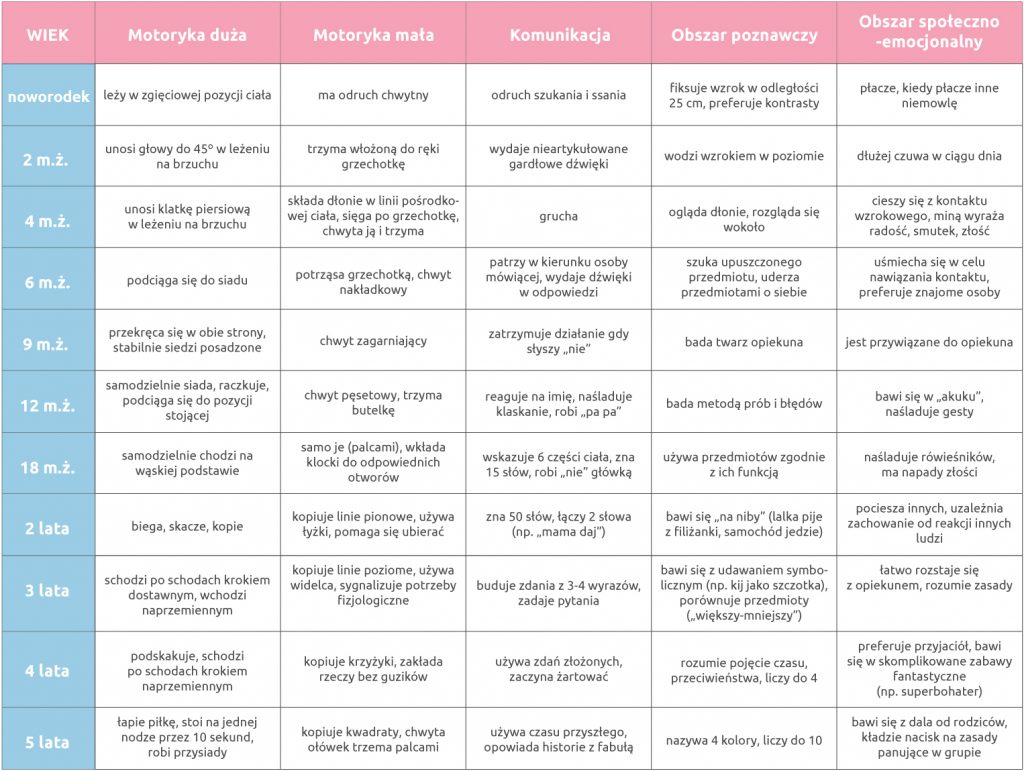
Aby ułatwić rodzicom (i lekarzom!) ocenę rozwoju dzieci wprowadzono pojęcie kamieni milowych – czyli konkretnych umiejętności nabywanych w przewidywalnej kolejności i określonym czasie, odzwierciedlających interakcję rozwijającego się układu nerwowego dziecka z otaczającym je środowiskiem.
W nowych schematach umiejętności te podzielono na 5 grup stanowiących tzw. obszary rozwoju:
- Motoryka duża – stanowi wszystkie obszerne ruchy, w których bierze udział całe ciało lub duża jego część. Jest szeroko pojętą aktywnością dziecka od ułożenia w najmłodszym okresie przez siadanie, chodzenie, skakanie, aż do tańczenia czy jazdy na rowerze.
- Motoryka mała – czyli ruchy precyzyjne – odnosi się głównie do ruchów palców i dłoni wymagających dużego skupienia i koncentracji.
- Komunikacja – obejmuje mowę, ruchy języka oraz komunikację niewerbalną.
- Obszar poznawczy – poznawanie odnosi się do wyższych czynności umysłowych. To umiejętność postrzegania, przetwarzania i zapamiętywania informacji.
- Obszar społeczno-emocjonalny – umiejętności społeczne, emocjonalne i behawioralne stanowią szeroki zakres rozwoju psychicznego.
Dla wystąpienia kamieni milowych określa się wiek średni (taki, w którym połowa dzieci osiąga daną umiejętność) oraz wiek graniczny (taki, w którym umiejętności powinny być osiągnięte).
Pamiętaj, że warto zapisywać najważniejsze „osiągnięcia” swojego dziecka – będzie to nie tylko świetna pamiątka, ale i wskazówka dla lekarza, który w razie potrzeby będzie chciał ocenić przebieg rozwoju Twojego dziecka.