
Za każdym razem kiedy poruszam temat przypadków zgłaszających się na SOR wzbudza to duże emocje. W ogóle mam wrażenie, że pobyty na SOR-ze w związku z wiecznymi tłumami, kolejkami, wielogodzinnym czasem oczekiwania wzbudzają dużo emocji.
Prawdą jest, że polski system ochrony zdrowia nie jest idealny, brakuje lekarzy, brakuje dobrych rozwiązań systemowych. Brakuje w zasadzie wszystkiego. Niestety jednym z efektów tej sytuacji jest przerzucenie odpowiedzialności za diagnostykę i leczenie pacjentów (zarówno przez nich samych jak i przez lekarzy POZ) na Oddziały Ratunkowe, które – jak sama nazwa wskazuje – powinny służyć głównie do ratowania życia i zdrowia.
Czasami jest to proces świadomy, czasem wynika z niewiedzy i nieznajomości systemu. Dlatego też razem z Moniką Milczarek, która podobnie jak ja jest pediatrą, autorką części artykułów na portalu, dyżuruje w SOR-ze i ma też doświadczenie w pracy ambulatoryjnej i NPL, nagrałyśmy dla Was live o tym czym są i jak funkcjonują poszczególne formy opieki zdrowotnej POZ, NPL i SOR. Ten artykuł jest swego rodzaju podsumowaniem i usystematyzowaniem tego zagadnienia.
Z racji naszej specjalizacji w artykule tym skupimy się na dzieciach, ale jeśli chodzi o sam system w przypadku dorosłych wygląda to praktycznie tak samo.
Zacznijmy od teorii – rozwikłania tych magicznych skrótów oraz opisu kompetencji poszczególnych placówek.
Spis treści:
Co to jest POZ?
POZ, czyli podstawowa opieka zdrowotna, jest częścią systemu opieki zdrowotnej zapewniającą zdrowym i chorym świadczenia zdrowotne w przychodni lub w domu, od poniedziałku do piątku w godzinach 8:00-18:00. Tam znajdziecie tzw. lekarza pierwszego kontaktu.
Zazwyczaj będzie to lekarz rodzinny (przyjmuje zarówno dzieci jak i dorosłych), pediatra (przyjmuje dzieci) albo internista (przyjmuje dorosłych).
W POZ obowiązuje rejonizacja. Choć może to nie najlepsze słowo, bo pacjent może jako „swój” POZ wybrać nawet odległą przychodnię, ale powinien właśnie taką wybrać poprzez złożenie deklaracji. I jeśli potrzebuje wizyty lekarskiej udać się właśnie do tej, wybranej przychodni.
W wyjątkowych sytuacjach i nagłych przypadkach (np. jeśli choroba dopadnie pacjenta na wyjeździe) – można udać się do innego POZ na tzw. wizytę „spoza rejonu”.
W ramach podstawowej opieki zdrowotnej lekarz planuje i realizuje opiekę lekarską nad pacjentem oraz koordynuje udzielanie świadczeń przez współpracujący z nim personel medyczny, kieruje całym procesem leczenia, w razie konieczności zleca badania lub kieruje pacjenta na konsultacje specjalistyczne lub do szpitala.
To tutaj udajecie się z dzieckiem zdrowym na wizyty profilaktyczne (bilanse, szczepienia) oraz w przypadku nagłych zachorowań, infekcji. Lekarze POZ sami, lub przy wsparciu kolegów z poradni specjalistycznych, zajmują się również diagnostyką i leczeniem chorób przewlekłych.
Co to jest NPL?
NPL, czyli nocna pomoc lekarska i NiŚOZ, czyli nocna i świąteczna opieka zdrowotna udzielają świadczeń bezpłatnie i bez skierowania, od poniedziałku do piątku w godz. 18:00-8:00 dnia następnego oraz całodobowo w soboty, niedziele i inne dni ustawowo wolne od pracy.
Pacjent może skorzystać z tej formy opieki zdrowotnej w każdej przychodni, która udziela takiej pomocy (w całej Polsce – nie obowiązuje rejonizacja – wyjątkiem są wizyty domowe w ramach NPL).
Jest to pomoc ambulatoryjna, której udzielają lekarze i pielęgniarki w placówkach lub w domu pacjenta. Stanowi niejako pomost w nagłych przypadkach pomiędzy zamknięciem i otwarciem POZ a także pomiędzy POZ a szpitalem.
Z pomocy w ramach NiŚOZ można skorzystać w przypadku:
- nagłego zachorowania,
- nagłego pogorszenia stanu zdrowia, gdy nie ma objawów sugerujących bezpośrednie zagrożenie życia lub istotny uszczerbek zdrowia, a zastosowane środki domowe lub leki dostępne bez recepty nie przyniosły spodziewanej poprawy,
- gdy zachodzi obawa, że oczekiwanie na otwarcie przychodni może znacząco niekorzystnie wpłynąć na stan zdrowia.
Kiedy skorzystać z pomocy lekarza i pielęgniarki nocnej i świątecznej opieki zdrowotnej (za NFZ)?
Z pomocy lekarza i pielęgniarki w nocy, w dni wolne i w święta można skorzystać w razie:
- zaostrzenia dolegliwości znanej choroby przewlekłej (np. kolejny napad astmy oskrzelowej z umiarkowaną dusznością),
- infekcji dróg oddechowych z wysoką gorączką (wyższą niż 39° C), szczególnie u małych dzieci i ludzi w podeszłym wieku,
- bólów brzucha, nieustępujących mimo stosowania leków rozkurczowych,
- bólów głowy, nieustępujących mimo stosowania leków przeciwbólowych,
- biegunki lub wymiotów, szczególnie u dzieci lub osób w podeszłym wieku,
- zatrzymania gazów, stolca lub moczu,
- nagłego bólu krzyża, kręgosłupa, stawów, kończyn itp.,
- zaburzeń psychicznych (z wyjątkiem agresji lub dokonanej próby samobójczej – wtedy należy wezwać pogotowie ratunkowe).
Pacjentom przysługują także zabiegi pielęgniarskie (np. zastrzyki) w ramach porady udzielonej przez lekarza POZ oraz zabiegi wynikające z ciągłości leczenia. Zabiegi te mogą być wykonywane przez pielęgniarkę w gabinecie zabiegowym lub w domu pacjenta.
Jeśli jest taka potrzeba, poradnia nocnej i świątecznej opieki zdrowotnej ma obowiązek wydać pacjentowi zwolnienie lekarskie.
W ramach nocnej i świątecznej opieki zdrowotnej nie można uzyskać:
- wizyty kontrolnej w związku z wcześniej rozpoczętym leczeniem,
- recepty na stosowane stale leki w związku ze schorzeniem przewlekłym,
- rutynowego zaświadczenia o stanie zdrowia.
Izba przyjęć
W przypadku subiektywnego poczucia zagrożenia życia lub w sytuacjach nagłych – pacjent ma prawo skorzystać z pomocy doraźnej w szpitalnej izbie przyjęć bez skierowania. W razie konieczności pacjent jest w izbie zabezpieczany medycznie i transportowany do innej, specjalistycznej placówki.
Izba przyjęć nie jest miejscem, w którym udzielane są porady planowe. Świadczenia planowe pacjent może otrzymać w ciągu dnia, w trybie ambulatoryjnym, u swojego lekarza rodzinnego lub lekarza specjalisty. W izbie przyjęć udzielane są świadczenia wyłącznie w trybie nagłym.
Co to jest SOR?
W SOR, czyli szpitalnym oddziale ratunkowym udzielana jest pomoc chorym znajdującym się w stanie zagrożenia zdrowia i życia, np. z powodu wypadku, urazu, czy też zatrucia.
Do szpitalnego oddziału ratunkowego pacjent może zgłosić się bez skierowania a pomoc udzielana jest niezależnie od miejsca zamieszkania pacjenta i miejsca zdarzenia.
Do SOR-u powinni się zgłaszać pacjenci wymagający natychmiastowej pomocy lekarskiej lub tacy, którzy od lekarza POZ/NPL otrzymali skierowanie do szpitala, gdy uznał on, że dalsze leczenie w warunkach ambulatoryjnych nie jest możliwe.
Szpitalny oddział ratunkowy jest przeznaczony dla pacjentów wymagających pomocy w stanie nagłym, ale nie zastępuje lekarza podstawowej opieki zdrowotnej ani lekarza poradni specjalistycznej.
Ze świadczeń szpitalnego oddziału ratunkowego nie należy korzystać w celu uzyskania:
- recepty na stosowane przewlekle leki,
- konsultacji specjalistycznych i badań dodatkowych, poza niezbędnymi w danym momencie,
- zwolnienia lekarskiego, wniosku do ZUS, skierowania do sanatorium oraz innych zaświadczeń i druków medycznych niezwiązanych z aktualnym zachorowaniem.
Czym różni się SOR od NiŚOZ?
Szpitalny oddział ratunkowy to wyodrębniona komórka organizacyjna szpitala, w której personel medyczny udziela świadczeń zdrowotnych osobom w stanie nagłego zagrożenia zdrowotnego.
Każdy zgłaszający się na SOR powinien zostać przyjęty. Nie ma znaczenia czy osoba taka zgłosiła się sama czy została przywieziona przez zespół ratownictwa medycznego.
Jednakże o kolejności przyjęć pacjentów nie decyduje kolejność zgłoszenia na SOR, a stan zdrowia weryfikowany przez personel medyczny.
Kolejność ta jest ustalana w trakcie wstępnej oceny (tzw. triage albo segregacja medyczna). Polega ona na ocenie stanu pacjenta poprzez wstępne zebranie wywiadu przez personel medyczny, pomiar podstawowych parametrów życiowych oraz wstępne badanie.
Na tej podstawie pacjent ma przydzielany kolor, od którego zależy z jakim priorytetem zostanie zbadany przez lekarza. Te kolory to czerwony, pomarańczowy, żółty, zielony i niebieski. W zależności od danej placówki a także obłożenia SOR w danym momencie czas oczekiwania może się różnić (zwłaszcza dla pacjentów w kolorze zielonym i niebieskim), ale zazwyczaj okres od triage do pierwszego kontaktu z lekarzem wynosi.
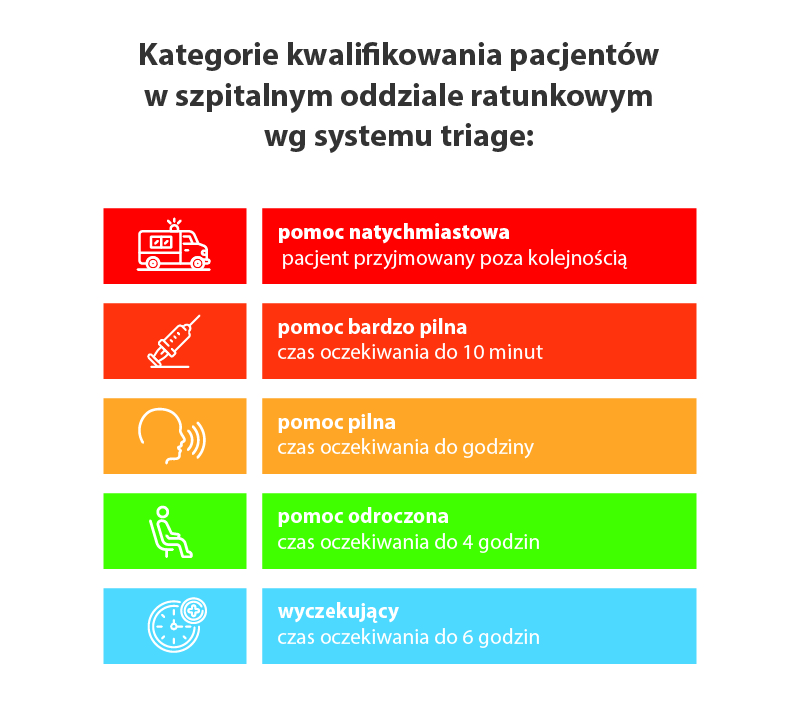
W trakcie pobytu w SOR pacjent może wymagać ponownej oceny (retriage), podczas której jego priorytet (kolor) może ulec zmianie.
W ramach nocnej i świątecznej opieki zdrowotnej (NiŚOZ) udzielane są porady ambulatoryjne (nie szpitalne). W NiŚOZ każdy ubezpieczony pacjent powinien uzyskać pomoc lekarską w przypadku nagłego zachorowania lub pogorszenia stanu zdrowia (kiedy jest to stan nagłego zagrożenia zdrowotnego – wówczas należy kierować się do SOR).
Opieka udzielana jest pacjentom poza godzinami pracy lekarza podstawowej opieki zdrowotnej i obejmuje udzielanie świadczeń zdrowotnych jakie wynikają wyłącznie z zakresu podstawowej opieki zdrowotnej (nie opieki specjalistycznej ani szpitalnej, np. lekarz w NPL może osłuchać serce, wykonać EKG, w razie podejrzenia zawału serca skierowania pacjenta do szpitala, ale nie odbędzie się konsultacja kardiologiczna, nie ma możliwości wykonania ECHO serca, monitorowania przy pomocy kardiomonitora, leczenia dożylnego czy interwencji naczyniowej – wykonania koronarografii).
Kto i w jakich sytuacjach powinien skorzystać z wizyty na SOR?
Na szpitalny oddział ratunkowy powinni zgłaszać się tylko pacjenci wymagający udzielenia pomocy medycznej w sytuacji stanu nagłego zagrożenia zdrowia lub życia. Jak to rozumieć?
Są to tacy pacjenci, u których nagle (lub przewidywanie w krótkim czasie) pojawiają się objawy pogarszania zdrowia, których bezpośrednim następstwem może być poważne uszkodzenie funkcji organizmu, uszkodzenie ciała czy też zgon.
Takie objawy to np.:
- napad drgawek,
- nagły silny ból brzucha,
- krwawienie z przewodu pokarmowego,
- silne krwawienie z dróg rodnych lub dróg moczowych,
- uraz lub zatrucie,
- obecność objawów oponowych,
- wybroczyny u gorączkującego pacjenta (stan ten wymaga podjęcia natychmiastowych medycznych czynności ratunkowych oraz leczenia).
Wizyta w SOR-ze nie zastępuje wizyty w POZ ani planowej wizyty w poradni specjalistycznej. Udzielanie świadczeń zdrowotnych na SOR polega na wstępnej diagnostyce oraz podjęciu czynności niezbędnych dla stabilizacji funkcji życiowych osób, które znajdują się w stanie nagłego zagrożenia zdrowotnego.
Po zdiagnozowaniu pacjenta oraz ustabilizowaniu jego funkcji życiowych jest on wypisywany lub przyjmowany do oddziału, który zajmuje się leczeniem danej jednostki chorobowej.
Placówka, w ramach której funkcjonuje SOR, nie może odmówić udzielenia świadczenia zdrowotnego osobie, która potrzebuje natychmiastowego udzielenia takiego świadczenia ze względu na zagrożenie życia lub zdrowia.
Czy można dostać zwolnienie lekarskie w SOR lub NiŚOZ?
Tak, w sytuacji, gdy pacjentowi przysługuje tzw. zwolnienie lekarskie, a lekarz po bezpośrednim zbadaniu pacjenta stwierdzi zasadność jego wystawienia.
Takie druki może wystawić wyłącznie ten lekarz, który badał pacjenta, więc jeśli lekarz SOR lub NiŚOZ widzi wskazania do wystawienia zwolnienia L4 i został do tego upoważniony przez ZUS, jego obowiązkiem jest jego wystawienie. Nie powinno mieć miejsca odsyłanie pacjentów po zwolnienie do lekarza POZ.
Kiedy wezwać zespół ratownictwa medycznego?
Biorąc pod uwagę naczelne zadanie systemu ratownictwa medycznego, wezwania karetki powinny mieć miejsce wyłącznie w sytuacjach wymagających natychmiastowego podjęcia medycznych czynności ratunkowych w stosunku do osoby znajdującej się stanie zagrożenia zdrowotnego.
Taki stan sugerować mogą między innymi takie objawy jak:
- utrata przytomności,
- zaburzenia świadomości,
- drgawki,
- nagły, ostry ból w klatce piersiowej,
- zaburzenia rytmu serca,
- nasilona duszność,
- nagły ostry ból brzucha,
- uporczywe wymioty, zwłaszcza z domieszką krwi,
- masywny krwotok z dolnego odcinka przewodu pokarmowego,
- masywny krwotok z dróg rodnych,
- gwałtownie postępujący poród,
- ostre i nasilone reakcje uczuleniowe (wysypka, duszność) będące efektem zażycia leku, ukąszenia, czy użądlenia przez jadowite zwierzęta,
- zatrucia lekami, środkami chemicznymi czy gazami,
- rozległe oparzenia,
- udar cieplny,
- wyziębienie organizmu,
- porażenie prądem,
- podtopienie lub utoniecie,
- agresja spowodowana chorobą psychiczną,
- dokonana próba samobójcza,
- upadek z dużej wysokości,
- rozległa rana, będąca efektem urazu,
- urazy kończyny dolnej, uniemożliwiające samodzielne poruszanie się,
- w każdej innej niewymienionej powyżej sytuacji, gdy istnieje obawa o zagrożenie zdrowia lub życia.
Chciałabym jednocześnie przypomnieć, że karetki to nie taksówki. Cena benzyny, niezmienione opony, brak prawa jazdy czy późna pora i brak światła dziennego nie są powodem do wezwania zespołu ratownictwa medycznego, jeśli pacjent nie wymaga natychmiastowej pomocy. Oczywiście, czasem wezwanie karetki jest jedynym wyjściem, ale często korzystając z taksówki czy pomocy sąsiada możemy uratować życie komuś, kto inaczej czekałby aż ambulans skończy „nasz kurs”.
Należy przy tym pamiętać, że bezskuteczne okaże się wezwanie zespołu ratownictwa medycznego, jak też wizyta w szpitalnym oddziale ratunkowym lub skorzystanie z nocnej i świątecznej opieki zdrowotnej, jeżeli będzie dotyczyć:
- wizyty kontrolnej w związku z wcześniej rozpoczętym leczeniem,
- recepty na stosowane stale leki w związku ze schorzeniem przewlekłym,
- rutynowego zaświadczenia o stanie zdrowia,
- skierowania do specjalisty,
- badań dodatkowych i konsultacji specjalistycznych, zaleconych przez lekarza leczącego.
Przykłady objawów i schorzeń, które są stanem nagłego zagrożenia zdrowotnego
Na koniec chciałabym podać przykłady objawów i schorzeń, które są stanem nagłego zagrożenia zdrowotnego i w przypadku których wizyta w SOR-ze jest uzasadniona.
Gorączka
SOR? – noworodek, brak poprawy po podaniu leków przeciwgorączkowych w odpowiednich dawkach, zły stan ogólny, wybroczyny, gorączka utrzymująca się gorączka >5dni bez tendencji do ustępowania.
Katar
SOR – towarzyszący obrzęk powiek i gorączka.
Kaszel
SOR – duszność bez poprawy po lekach wziewnych, podejrzenie aspiracji ciała obcego, stan po zachłyśnięciu.
Wymioty
SOR – odwodnienie, brak moczu, brak możliwości nawadniania doustnego, zaburzenia świadomości, utrzymujące się poranne wymioty, wymioty treścią fusowatą, wymioty z krwią.
Biegunka
SOR – odwodnienie, stolec o wyglądzie malinowej galaretki, ciężki stan pacjenta.
Uraz
SOR – złamania, zwichnięcia, rany do szycia – do 6-8 godzin!, oparzenia, uraz głowy z wymiotami/ utratą przytomności (większość urazów wymaga wizyty w SOR-ze, gdyż w praktyce nie ma możliwości ich zaopatrzenia w warunkach ambulatoryjnych).
Alergia/pokrzywka
SOR – obrzęk twarzy, duszność, wymioty biegunka towarzyszące rekcji alergicznej.
Ból brzucha
SOR – nagły silny ból nieustępujący po lekach przeciwbólowych, krew w stolcu.
Ból ucha
SOR – wyciek krwisty, stan po urazie, ciało obce w przewodzie słuchowym.
Krwotok z nosa
SOR– nieustępujący po podstawowych zabiegach.
Ból głowy
SOR– nie ustępujący po lekach p/bólowych, z towarzyszącymi objawami typu zawroty głowy, wymioty, podwójne widzenie, zaburzenia mowy/równowagi.
Omdlenie
SOR– z utratą przytomności, z urazem głowy.
Ciało obce
SOR– ciało obce w drogach oddechowych, duże ciało obce połknięte, bateria, magnes, substancja żrąca.
Ból w klatce piersiowej
SOR – brak reakcji na leki przeciwbólowe, niezależny od wdechu/ruchów tułowia, nasilający się na leżąco, z gorączka objawami niewydolności serca (pogorszenie tolerancji wysiłku, duszność).
Kołatanie serca
SOR – z towarzyszącym uczuciem niepokoju, z pogorszeniem tolerancji wysiłku/dusznością.
A już zupełnie na koniec jeszcze raz chciałam podkreślić, że zdaję sobie sprawę z tego, że zgłaszanie się na SOR z problemami niewymagającymi natychmiastowej pomocy często wynika z problemów systemowych, i że rodzice czy pacjenci czasem nie mają wyjścia.
Jednak często wizyt w SOR-ze można uniknąć. Pamiętajmy, że każdy z nas kiedyś może naprawdę potrzebować pomocy i nikt nie chciałby wówczas czekać wielu godzin, kiedy przyjmowani są pacjenci, którzy równie dobrze mogliby udać się do NPL albo poczekać do rana na wizytę w swoim POZ.
Źródła:



